Термин «пролежень» произошел из латинского языка — decumbre (лежать). Язвы возникают на участках над костными структурами, которые больше всего поддаются интенсивному и продолжительному давлению. Этот процесс часто происходит, когда человек долго лежит в постели или сидит в кресле.

Давление снижает кровоснабжение кожи. Со временем она разрушается, и образовываются открытые язвы. Для того, чтобы избежать осложнений, важно проводить лечение, залогом успеха которого является правильная обработка пролежней. А для эффективной борьбы необходимо понимать, почему они возникают. Об этом мы и поговорим в статье!
Содержание
- Статистика — как часто возникают пролежни?
- Почему образовываются пролежни?
- Какие стадии пролежней различают?
- Каковы симптомы пролежней?
- Диагностика пролежней
- Лечение пролежней
- Меры для профилактики пролежней
- Выводы
- Использованная литература
Статистика — как часто возникают пролежни?
От пролежней кожи и мягких тканей ежегодно страдают от 1 до 3 миллионов человек в РФ. Заболеваемость полностью зависит от клинических условий.
Распространенность среди госпитализированных пациентов составляет от 5 до 15%, причем процент значительно выше в отделениях интенсивной терапии. 95% повреждений кожи формируются на ягодицах, бедрах и ногах, 36% — в зоне крестца, а 30% — на пятках.
Почему образовываются пролежни?
Основной причиной является любой элемент, который либо снижает устойчивость кожи, либо способствует увеличению воздействия избыточного давления. К таковым можно отнести:
- хронические болезни;
- нарушение подвижности;
- сдавливание;
- неправильное питание;
- недержание мочи и кала.
Сопутствующие заболевания
Внутренние триггеры снижают толерантность кожи за счет воздействия на лимфатическую систему, опорные структуры и сосудистое русло. Состояния и хронические заболевания, которые ухудшают доставку кислорода, чувствительность, перфузию тканей, включают:
- анемию;
- низкое кровяное давление;
- сахарный диабет;
- лимфодему;
- почечную недостаточность или нарушение функции;
- проблемы с кровообращением;
- карциному;
- заболевания периферических артерий;
- сердечно-легочную болезнь;
- подавленную иммунную систему.
Перечисленные причины часто приводят к образованию пролежней. У людей, которые не могут самостоятельное избежать влияния некоторых факторов, увеличивается риск некроза и изъязвления. Для того, чтобы предотвратить тяжелые состояния, нужно проводить правильное лечение пролежней дома или в стационаре.
Нарушение подвижности
Нарушение подвижности, вероятно, является наиболее частой причиной, по которой пациенты подвергаются длительному непрерывному давлению, вызывающему пролежни. Эта ситуация имеет место у обездвиженных больных с неврологическими нарушениями, травмами и слабоумием.
Эти пациенты не могут менять свое положение достаточно часто. Длительная неподвижность приводит к атрофии мышц и мягких тканей, уменьшая объем, на котором поддерживаются костные выступы.
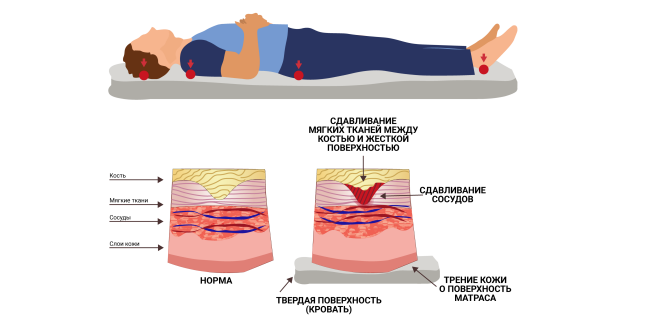
Сдавливание
Пролежни, вызванные сдавливанием, возникают при приложении силы к кожному покрову, вследствие чего травмируются ткани. Эти действия включают:
- Сдвиг — это механическая сила, создаваемая касательной нагрузкой, которая заставляет тело скользить, преодолевая сопротивление между контактной поверхностью и кожей. Дерма и эпидермис остаются неподвижными, в то время как скелет вместе с глубокой фасцией изменяет положение, образуя искажения в лимфатической системе и кровеносных сосудах. Это приводит к закупорке капилляров и тромбозу.
- Влага — изменяет сопротивляемость кожи внешним фактором, вызывая смягчение, особенно при длительном воздействии. Некоторые формы создают дополнительный риск, подвергая эпидермис действию ферментов и бактерий в жидкости, которые повышают pH.
- Трение — это еще одна механическая сила, которая возникает, когда две поверхности движутся относительно друг друга. Таким образом создается сопротивление, которое приводит к сдвигу.
Важно знать! У пациентов с нормальной чувствительностью, подвижностью и умственными способностями травмы маловероятны. Сознательная обратная связь от областей сжатия заставляет их менять положение задолго до того, как произойдет необратимое ишемическое повреждение.
Недержание кала и мочи
Недержание мочи или наличие свища способствует образованию язв по нескольким причинам. Эти условия вызывают постоянное увлажнение кожи, что приводит к мацерации. Кроме того, частое загрязнение способствует регулярному попаданию бактерий в открытую рану.
Эти поражения являются теплыми и влажными резервуарами для роста микроорганизмов, которые устойчивы к антибиотикам. Травма, вызванная сдавливанием, может прогрессировать от простого заражения до обширной инфекции. Это приводит к необычным, но опасным для жизни осложнениям (например, бактериемия, сепсис, некроз мышечных волокон, гангрена или некротический фасциит).
Неправильное питание
Ожирение, недоедание, гипопротеинемия и анемия способствуют уязвимости тканей к травмам, а также замедляют заживление ран. Эти состояния приводят к хронизации процесса и снижению работу иммунной системы.
Подобные случаи наблюдаются часто у пациентов со сниженным аппетитом, недостаточным питьевым режимом. Низкое потребление белков приводит к уменьшению мышечной массы, что повышает риски.
Нужна помощь с лежачим больным?
Какие стадии пролежней различают?
Международную классификацию пролежней было предложено в общих установках по профилактике и лечению травм. Их авторы достигли согласия относительно выделения четырех уровней повреждения тканей, которые обозначаются как стадии (I, II, III или IV).
|
Стадия |
Описание |
|
Устойчивое покраснение участка кожи |
Целостность не нарушена, но в кожа есть ограниченная зона устойчивого покраснения (эритема), что чаще всего находится над выступающей костью. Эта область может быть болезненной, твердой или мягкой, теплее или прохладнее окружающих участков. |
|
Частичная потеря толщи кожи |
Плоская открытая язва с влажным или сухим дном без некротических масс и признаков поражения костей, мышц. Также могут образовываться пузыри с серозно-кровянистой жидкостью. |
|
Полная потеря толщи кожи |
Поражение всей кожи (дермы и жировой ткани). Глубина раны зависит от анатомических особенностей части тела, где она расположена. В ней виднеется подкожный жир, но не ощущаются кости, сухожилия и мышцы. Возможно образование «туннелей» с некротическими массами. |
|
Глубокое поражение тканей |
Повреждение такое глубокое, что можно увидеть сухожилия и мышцы. В ране находятся некротические массы и струп. Кроме того, может распространяться на фасции и затрагивать кости. Часто приводит к некрозу и заражению крови. |
Существуют виды пролежней, которые не относятся ни к одной стадии. Первый тип — образования, которые покрыты мертвой кожей, из-за чего сложно определить глубину поражения. Второй вид — пролежень, развивающийся под кожей без затрагивания поверхностного шара.
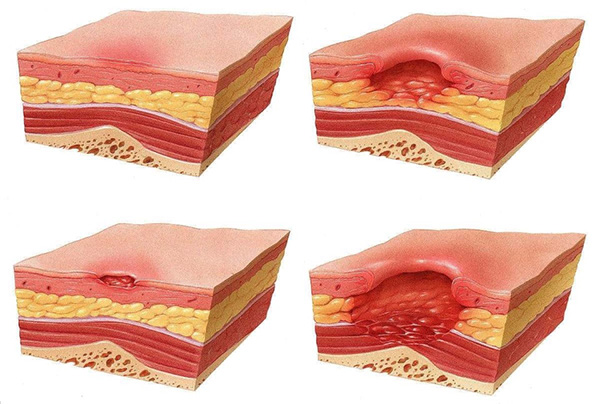
Важно знать! Пролежни, как правило, возникают в тех местах, где кожа наиболее прилегает к костям: ягодицы, локти, бедра, пятки, лодыжка, плечи, спина, затылок.
Каковы симптомы пролежней?
Итак, как же отличить пролежни от других поражений кожи? Симптомы зависят от стадии повреждения, однако признаки, относящиеся к каждому этапу, включают:
- зуд;
- изменение цвета кожи;
- появление различных эрозий, волдырей, язв;
- отек пораженной области;
- повышение/понижение температуры;
- изменение эластичности кожи;
- болезненность.
Кроме того, на последних стадиях возможно проявление симптомов общей интоксикации, сепсиса и поражения органов и систем.
Диагностика пролежней
Первым делом для диагностики нужно обратиться к врачу, чтобы тот осмотрел кожу. Лучше всего для этих целей вызвать бригаду на дом, так как пациент чаще всего не может активно двигаться. Врач может назначить:
- лабораторное обследование;
- биопсию.
Еще специалист проведет дифференциальную диагностику с другими заболеваниями, например, химическими или термическими ожогами, дерматитами, отморожениями, язвами (при различных недостаточностях), псориазом.
Лабораторные исследования
Полный анализ крови может показать повышенное количество лейкоцитов, что указывает на воспаление или инфекцию. Также определит скорость оседания эритроцитов. СОЕ выше 120 мм/час и количество клеток более 1500/мкл указывает на глубокие поражения, например, пролежни, которые привели к остеомиелиту.
Параметры питания следует изучать для оценки адекватных запасов веществ, необходимых для заживления ран. Полезные тесты включают анализы на уровни:
- альбумина;
- преальбумина;
- трансферрина;
- сывороточного протеина.
Если на это указывает конкретная клиническая ситуация, должны быть получены следующие лабораторные обследования:
- общий анализ и посев мочи;
- исследование кала на уровень лейкоцитов и токсины;
- посев крови, если предполагается бактериемия или сепсис.
Благодаря этим анализам врач определит общее состояние организма, возможную причину образования пролежней, а также назначит правильное комплексное лечение.
Биопсия
Биопсия ткани выполняется для ран, которые:
- не демонстрируют клинического улучшения, несмотря на правильный уход;
- имеются поражения, в которых предполагается инвазия бактерий.
Забор тканей позволяет определить количество и идентифицировать виды бактерий и их чувствительность к антибиотикам. Биопсия хронических ран показана для исключения наличия злокачественного новообразования. Если травма, вызванная давлением, сохраняется в течение месяцев и лет, но внезапно ухудшилась, выполняют забор ткани.
Биопсия кости является стандартным критерием диагностики остеомиелита при повреждении кожи от давления. Процедуру следует проводить пациентам с повышенным СОЭ, количеством лейкоцитов и аномальными тазовыми пленками, а также в случае травмы на 4 стадии с обнаженной костью.
Лечение пролежней
Лечение пролежней — длительный и сложный процесс, который включает комплексную терапию. Она направлена на скорейшее избавление больного от воспаления, приведшему к повреждению покрова. Затем необходимо добиться регенерации эпидермиса. После лечения приоритетной задачей является профилактика!
Помните: чем быстрее вы начнете действовать правильно, тем эффективнее будет терапия!
Лечение 1 стадии
Пациенты с пролежнями начальной стадии не требуют хирургического вмешательства. Суть терапии на этом этапе заключается в:
- профилактике дальнейшего прогрессирования;
- избавлении от причин;
- обеспечении защиты от бактериальных инфекций;
- лечении сопутствующих заболеваний.
Главная цель терапии — устранение давления, сдвигов и трения. Для этого используют следующие приспособления:
- пластиковые шины;
- противопролежневые матрасы;
- подушки для колясок;
- подкладки, заполненные веществом, например, пеной, водой, гелем.
К местной терапии можно отнести тщательный туалет участка поврежденного кожного покрова. Утром область необходимо протирать слабым раствором марганцовки, а вечером — спиртовой настойкой календулы. После каждой обработки следует осуществлять просушивание поверхности и нанесение камфорного спирта для стимуляции кровообращения.
Важно! При проведении всех манипуляций следует придерживаться стерильности. Во время обработки больной должен занимать положение, чтобы на пролежне не было никакой нагрузки.
Лечение 2 стадии
На 2 стадии пролежней врачи ограничиваются туалетом раны, удалением эпидермиса и обработкой антисептиками. Очистка повреждений ничем не отличается от первой стадии. А вот в качестве антисептика используют зеленку. Не рекомендуется применять йод и ионообменные средства.
Следует придерживаться таких правил обработки ран на этой стадии:
- В центр наносите зеленку.
- По краям — цинковую мазь для того, чтобы избежать распространения пузырей на соседние области.
- После появления омертвевших тканей используйте средства, которые ускоряют отторжения кожи, например, Ксероформ, Пантенол.
- После очищения раны следует наносить восстанавливающие мази, например, Левомеколь, Левосин, масло облепихи.
- В конце перемотайте рану, используя современные повязки. Следует отдавать предпочтение пене, пленке, мягкому силикону, гидрогелю, так как они создают лучшие условия для заживления пролежней.
Кроме того, на 2 этапе часто присоединяется бактериальная инфекция, поэтому используйте местные антибиотики и антисептики (стрептоцид, борная кислота, фурацилин). В тяжелых случаях их следует принимать перорально для системного влияния на организм.
Если в течение одного месяца вам не удается самостоятельно справиться с терапией, то обратитесь к врачу в стационар за помощью. Вы также можете вызвать хирурга на дом для лечения пролежней.
Лечение 3 и 4 стадии
Третья и четвертая стадия нуждаются в механической очистке раны путем оперативного вмешательства. Как же происходит хирургическое лечение пролежней? Инвазивная операция включает следующие стадии:
- Края раны иссекают скальпелем до здоровых тканей.
- Дно очищают от некротических масс и гнойных образований.
- Поверхность закрывают кожным или мышечными лоскутами.
Нельзя затягивать с обращением к врачу, так как промедление может привести к ампутации или тяжелым осложнениям (сепсис).
Нужна обработка пролежней? Закажите звонок!
Меры для профилактики пролежней
Профилактика пролежней нужна для сохранения здоровья. При регулярных и комплексных действиях она часто дает эффективный результат.
Питание
Первым делом составьте для больного особый рацион. Для этого надо выбрать пищу, которая содержит достаточное количество веществ:
- белков;
- жиров;
- углеводов;
- микро и макроэлементов;
- минералов.
Желательно употреблять диетические и обезжиренные продукты. Врачи рекомендуют добавлять в повседневный рацион:
- молоко, сыр, сметану, творог;
- яйца;
- отварную курятину;
- паровые котлеты;
- рыбу;
- говядину;
- индейку.
Не стоит забывать и про витамины группы A, B, C. Их можно найти в следующих продуктах:
- сердце и печень;
- орехи;
- грибы;
- крупы, например, рис и гречка;
- молочные продукты.
Рекомендуется употреблять пищу 4-6 раз в день небольшими порциями и через одинаковые промежутки времени. Тяжелобольным следует рассмотреть использование смешанных пищевых добавок с высоким содержанием белка и других ценных нутриентов.

Также необходимо следить за питьевым режимом и диурезом. Не допускайте появления отеков, так как они повышают риск развития пролежней у лежачего. В день рекомендуется пить около 1,5-2 литров чистой воды.
Дополнительные средства
Предотвратить возникновение пролежней помогут разнообразные средства:
- противопролежневый матрас;
- подкладной круг;
- специальные подушки.
Чаще всего используют матрас. Его действие основано на постоянном изменении точек опоры, на которых лежит больной. Матрас имеет компрессор, который надует отсеки в строгой последовательности, в соответствии с установленной схемой. Благодаря этому поверхность находится в непрерывном движении и массирует все мягкие ткани.
Противопролежневые приспособления уместны не только в условиях стационара, но и дома. Компрессоры работают бесшумно, что позволяет использовать их круглосуточно. Все матрасы изготавливаются из прочного влагостойкого материала. Для повышения уровня гигиены рекомендуется надевать специальный чехол.
Перед тем, как покупать средства по уходу за лежачими пациентами, проконсультируйтесь с врачом, который знает особенности течения заболевания и порекомендует оптимальный вариант.
Уход за кожей
Кожа не должна быть чрезмерно увлажненной или, наоборот, очень сухой. В противном случае возникает мацерация и разбухание поверхностных слоев эпидермиса. К профилактике, направленной на предотвращение пролежней, относятся:
- ежедневное частое стряхивание крошек с постели;
- устранение неровностей на белье;
- мытье кожи и ее протирание дезинфицирующими средствами.
Обработку проводите бережно, без трения и давления, а также без использования мыла и косметических средств. Тяжелобольных очищайте полотенцем или мягкой губкой, смоченной теплой водой или специальным растворами (камфорный спирт). Следует обрабатывать такие участки:
- за ушами;
- шею;
- спину;
- ягодицы;
- переднюю часть грудной клетки;
- подмышечные и паховые складки;
- руки и ноги.
Женщинам нужно тщательной мыть область под молочными железами. Кроме того, после каждого акта дефекации и мочеиспускания обязательно подмывайте больного.
Смена положения
Изменение положения тела проводится для уменьшения продолжительности и уровня давления на уязвимые участки тела. Вот рекомендации, помогающие в этом деле:
- Разработайте график изменения положения тела.
- Избегайте сжатия, трения и сдвига кожи. Больного следует поднимать, а не тянуть.
- В случае высокого риска пролежней укладывайте на один или другой бок, спину или живот каждые 1-2 часа.
- Когда больной сидит, выбирайте удобное положение. Идеально, когда оно не ограничивает движения и уменьшает давление на мягкие ткани.
Всем, кто берет участие в уходе за больным, необходимо изучить информацию о важности этих действий для профилактики пролежней!
Выводы
Итого, пролежень — это серьезное повреждение кожи, вызывающее покраснение, язвы и даже некроз. Он может возникнуть быстро, достаточно лишь нескольких часов. А вот его лечение — процесс очень длительный и болезненный.
Поэтому, чтобы предотвратить пролежень, проводите профилактику, а если он уже есть, не затягивайте с обработкой и лечением. Кстати, делать это с вашим участием вовсе не обязательно: можно вызвать медсестру на дом, которая как обработает проблемный участок, так и даст полезные рекомендации. В тяжелых случаях обращайтесь к хирургу за помощью!
Использованная литература
- Отраслевой стандарт «Протокол ведения больных. Пролежни» (Приказ МЗ РФ № 123 от 17.04.2002).
- Воробьев А.А., Цуриков Ю.М., Поройский С.В. Лечение пролежней у тяжелобольных пациентов // Бюллетень Волгоградского научного центра РАМН. - 2007. - № - С. 33-34.
- Климиашвили А.Д. Диагностика, лечение и профилактика пролежней. // Амбулаторная хирургия. - 2007. - № - С. 64-68.
- Климиашвили А.Д. Профилактика и лечение пролежней. // Медицина неотложных состояний. - 2007. - №5 (12). - С. 99-103.