Содержание
- Симптомы
- Основные стадии развития патологии
- Почему появляются пролежни
- Какие осложнения подстерегают больных?
- Методы лечения
- Список используемой литературы
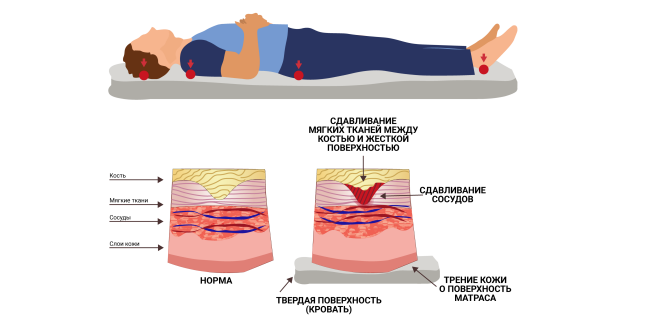
При продолжительном сдавлении определенного участка тела возникают пролежни. Это происходит из-за нарушения кровообращения в данной области. Как правило, такие раны беспокоят парализованных, малоподвижных людей. Они постоянно прогрессируют, поэтому сразу после их обнаружения необходимо обратиться к врачу. Грамотная и регулярная обработка пролежней поможет добиться их скорейшего заживления.
Симптомы
- покраснение пораженной области;
- появление поверхностной или глубокой раны, иногда покрытой корочкой;
- появление заполненного кровью волдыря на теле.
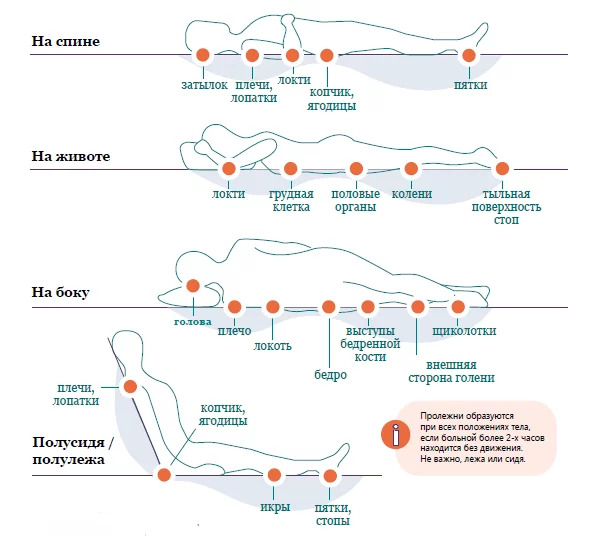
Чаще всего такие дефекты кожи появляются на затылке, локтях, пятках, седалищных буграх, лопатках, то есть в выступающих местах, испытывающих наибольшее давление в положении лежа и сидя. Если парализованный больной долго лежит на боку, поражаются области боковой линии тела.
Основные стадии развития патологии
На начальной стадии на теле появляется стойкая краснота, которая исчезает при смене положения. На второй стадии кожа начинает шелушиться, постоянно имеет красный оттенок. На третьей наблюдается разрушение тканей, могут оголяться мышцы, появляются выделения с неприятным запахом. Когда болезнь переходит в запущенную фазу (четвертую), дефекты очень глубокие, приводят к обнажению костей и сухожилий. Такие раны крайне опасны.
Почему появляются пролежни
Основной причиной появления проблемы является малоподвижность. Только грамотный, регулярный уход поможет защитить парализованного больного от появления ран на теле. К причинам, повышающим вероятность возникновения пролежней, относят:
- ожирение: чем давление сильнее, тем выше вероятность развития заболевания;
- дефицит массы тела: у таких больных маленькая жировая прослойка, небольшая мышечная масса, поэтому между кожей и костями мало мягких тканей, что способствует быстрому появлению пролежней;
- соприкосновение кожи с грубой тканью постельного белья или одежды, наличие на простыне складок, швов.
Причины, которые не связаны с трением, давлением
- контактирование кожи с фекалиями, мочой при плохом уходе;
- болезни, вызванные нарушенным кровообращением;
- повышенная или пониженная температура тела;
- склонность к раздражению, сухость дермы;
- дефицит белка в организме, что приводит к уменьшению мышечной массы.
Эти причины оказывают негативное воздействие как по отдельности, так и вместе. Как правило, при появлении заболевания врачи обнаруживают сразу несколько факторов риска. С лечением затягивать не стоит. Правильная обработка пролежней на дому опытной медсестрой поможет добиться их скорейшего заживления.
Какие осложнения подстерегают больных?
Отсутствие лечения приведет к тому, что раны будут становиться глубже, захватывать мышцы или даже костные ткани. В тяжелых случаях требуется хирургическое вмешательство, поэтому важно своевременно обратиться за врачебной помощью.
Инфекционные болезни
Это наиболее распространенное осложнение. Присоединение инфекции приводит к появлению:
- периостита;
- септического артрита;
- остеомиелита;
- аномальной полости, которая обусловлена потерей собственных тканей организма.
Распространение инфекции смертельно опасно, так как ослабленному больному угрожает заражение крови (сепсис). В результате инфекция поражает весь организм целиком, что иногда приводит к летальному исходу.
Инфицированным раневым поверхностям требуется много энергии. В результате организм теряет жидкость, уровень белка в крови падает. Повышенная активность раны приводит к потере 50 г белка ежесуточно: из мелких кровеносных сосудов постоянно сочится жидкость, в которой содержится белок.
Амилоидоз, хроническая форма анемии
При хронических кожных дефектах, которые беспокоят больного постоянно, развивается хроническая форма анемии, а иногда — реактивный амилоидоз. Так называют нарушенный обмен белков. Анемия также обусловлена постоянной потерей жидкости, регулярными кровотечениями из пораженных участков тела.
Вторичные осложнения
После операции при неправильном уходе развиваются вторичные осложнения: распад тканей, лимфорея, гематомы, гнойное воспаление, послеоперационный сепсис. При их появлении заниматься самолечением запрещено. Нужно немедленно обратиться за медицинской помощью. На кону стоит жизнь больного!
Методы лечения
Терапию для каждого больного подбирает врач. Если нет существенных повреждений, используют щадящие препараты для местной обработки. Массаж исключен. После окончания курса терапии нужно улучшить уход за больным, чтобы избежать повторных появлений пролежней на теле.
При наличии ран, повреждений кожи требуются антисептические лекарственные средства для локальной обработки несколько раз в день. Врач назначает специальную мазь, гидрогелевые повязки, иные ранозаживляющие препараты.
В запущенных случаях для очищения раны прибегают к оперативному вмешательству. После используют повязки, которые пропитаны специальными средствами. Обычные мази уже не помогут. Так как из ран выделяется много жидкости, применяют особые впитывающие повязки, которые требуют регулярной замены.
Для закрытия обширных ран используют кожные лоскуты, которые берут у больного со здоровых участков тела. Чтобы избежать столь болезненного и сложного лечения, нужно не затягивать с терапией.
Опасные мифы о пролежнях
Существует мнение о том, что у пожилых людей появление пролежней является нормальным. Нет никакого смысла с ними бороться, это естественный процесс. Конечно, это не так. При хорошем уходе даже парализованные больные преклонного возраста не сталкиваются с данной проблемой.
Некоторые люди могут вас уверять, что можно обойтись без врача, используя растворы лекарственных трав для обработки. Домашнее лечение приведет к усугублению состояния больного, поэтому прибегать к нему очень опасно!
И, наконец, еще одна сомнительная теория — эта болезнь никак не лечится. Не слушайте никого, кроме врачей: даже от глубоких ран можно избавиться!
Профилактические меры
Обязательно уделяйте внимание мерам профилактики, если ваш родственник парализован. Он должен лежать на сухой, чистой постели, на его одежде не должно быть пуговиц, молний. Меняйте нательное и постельное белье по мере загрязнения, по возможности приобретите специальный противопролежневый матрас. Почаще меняйте положение тела больного, следите, чтобы он полноценно и разнообразно питался. Каждый день внимательно осматривайте его кожу. При ухудшении самочувствия вызывайте врача.
Качественная обработка пролежней у лежачих больных поможет избежать осложнений. После лечения придерживайтесь профилактических мер, тогда вероятность появления новых ран существенно снизится.
Список используемой литературы
- Абаев Ю.К. Раневая инфекция в хирургии: Уч. пос. Минск: Беларусь, 2003.
- Германн Г., Туманов В.П. Методическое руководство по лечению ран. М., 2000.
- Мусалатов Х.А., Елизаров М.Н., Насридинов М.А. Лечение пролежней области крестца у больных с повреждением позвоночника и спинного мозга // Медицинская помощь. 2002. № 3.
- Хирургические инфекции кожи и мягких тканей. Российские национальные рекомендации: Руководство / под ред. В.С. Савельева. М., 2009.